食物アレルギーの疑いがある場合は、速やかに病院を受診しましょう。受診の際に医師に伝えた方がよいことやポイントをご紹介します。
国立研究開発法人
国立成育医療研究センター
大矢 幸弘先生 監修
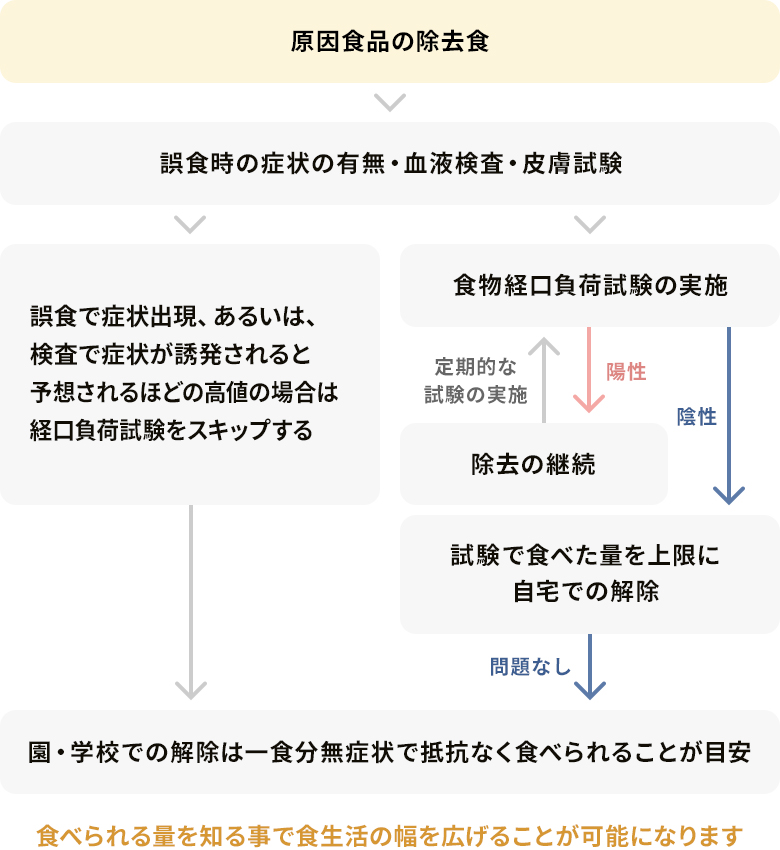
原因食物の診断手順
STEP1問診
問診は原因食物を診断するために最も大切な過程です。症状を起こした半日前からの食べもの、触った食品などを記録して具体的に詳しく話しましょう。
「食物日誌」を利用して、日ごろの食事内容を記録することも役に立ちます。
じんましんなどアレルギー症状が出たら食べた加工食品などの食品表示ラベルを保管しておきます。
STEP2検査
問診で浮かび上がった疑わしい食物についてはアレルギー検査を行います。
IgE抗体を証明する方法として、血液検査、皮膚試験があります。
STEP3食物経口負荷試験
問診やアレルギー検査でも診断がつかない場合は、疑わしい食物を一品ずつ少しずつ実際に食べてみてアレルギー症状が出るか調べます。
この検査は、アナフィラキシーのようなアレルギー症状が出るおそれがあるので、医療機関で医師や看護師がみているところで行います。

※問診で因果関係が明らかな場合や、抗原特異的 IgE 抗体が高値で経口負荷試験が陽性となる確率が高い(90~95%)と予測される場合、「STEP3食物経口負荷試験」をスキップすることができます。
食物経口負荷試験
除去していた食物を食べてみて、症状が現れないか、どのくらい食べると症状が現れるかをみる試験です。
食物経口負荷試験は食べられるようになったかどうかを最も正確に診断できる検査です。
小児の食物アレルギーの多くは、成長にともなって耐性を獲得する(原因食物を食べられるようになる)ことができます。
3歳までに約50%、小学校に入学する頃までに約80%~90%のお子さんが耐性を獲得すると言われています。早く食物除去が解除されて食べられるようになれば、食生活の幅は広がり負担は軽減されます。
食物アレルギーの経過観察
経口免疫療法と具体的な事例
経口免疫療法とは、「自然経過では早期に耐性獲得が期待できない症例に対して、事前の食物経口負荷試験(oral food challenge, OFC)で症状誘発閾値(※1)を確認した後に原因食物を医師の指導のもとで継続的に経口摂取させ、脱感作状態(※2)や持続的無反応(※3)の状態とした上で、究極的には耐性獲得を目指す治療」とする、と食物アレルギー診療ガイドライン2021には記載されています。
急速法や緩徐法、さらに微量開始法などいろいろなバリエーションがありますが、どの方法がよいかはまだ研究段階にあるため、具体的な方法は医療機関ごとに異なります。また患者ごとに安全な摂取可能量が異なるので、決して他の患者さんの方法をまねをしないでください。
※1:それ以上食べると症状が出る量
※2:食べても一時的に無反応になっている状態
※3:食べても永続的に無反応が続く状態
標準治療ではなく、ガイドラインでは「一般診療としては推奨しない」となっています。実施する場合にはアレルギー専門医・指導医の指導のもとで行ってください。
経口免疫療法は医師の指導のもと進めることが必須です。
症状が出ないようにするには
原因食品を除去・回避することが基本です。
除去食は食物アレルギーの症状が出ないように予防する方法です。これは予防方法として最も確実な方法ですが、患者さん、その家族、関係者にとって種々の負担となります。
よって、必要最小限の除去食にすべきですが、そのためには、原因食物の正確な診断が大切です。
主治医や栄養士と相談しながら適切な除去食を心がけましょう。

除去食でみられる誤解
アレルゲンの除去は、必要最小限にとどめることが大切です。
鶏卵とイクラなどの魚卵に含まれるアレルゲンタンパク質は別物です。そのため、両方の食物に対してアレルギーでなければ、鶏卵アレルギーがあっても魚卵を除去する必要はありません。
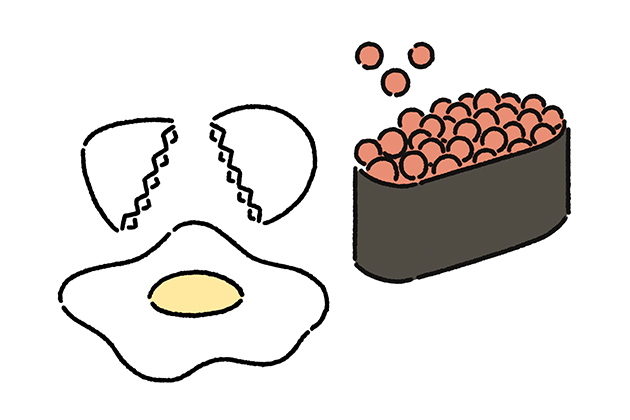
鶏卵にアレルギーがあっても、多くの患者さんは鶏肉を食べることができます。同じように、牛乳アレルギーがあっても多くの患者さんは牛肉を除去する必要がありません。

ピーナッツアレルギーでも、他のナッツ類(クルミ、カシューナッツ、ゴマなど)をまとめて除去する必要は基本的にはありません。

すべての魚が食べられないことはまれです。
多くの場合、食べられる魚を見つけることができます。
青身、白身など魚を色で区別して除去する必要はありません。


大矢 幸弘先生
国立成育医療研究センター アレルギーセンター シニアフェロー
名古屋市立大学大学院医学研究科環境労働衛生学分野特任教授
藤田医科大学ばんたね病院総合アレルギー科客員教授
食物アレルギー初心者向け、まず押さえておきたい基礎情報